قسطرة القلب: اختبار وعلاج لمشاكل القلب

إذا كنت تعاني من ألم في الصدر، أو عدم انتظام ضربات القلب، أو أعراض أخرى لمشكلة في القلب، فقد يوصي طبيبك بإجراء يسمى قسطرة القلب. وهو اختبار وعلاج يمكن أن يساعد في تشخيص وعلاج أمراض القلب المختلفة، مثل مرض الشريان التاجي أو أمراض الصمامات أو عيوب القلب الخلقية. سنشرح في هذه المقالة ما هي قسطرة القلب، وكيف تعمل، وما يمكن توقعه قبل وأثناء وبعد الإجراء، وما هي المخاطر والمضاعفات المحتملة، وما هي بعض البدائل لهذا الإجراء.
ما هي قسطرة القلب؟
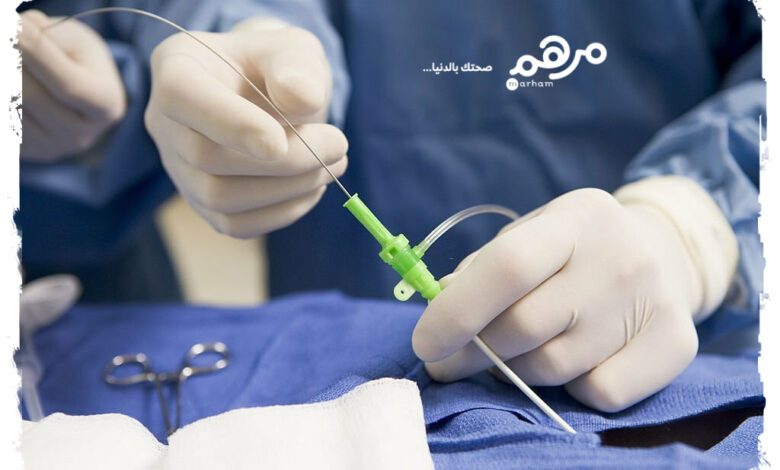
قسطرة القلب بالإنكليزية (Cardiac catheterization) والمعروفة أيضًا باسم تصوير الأوعية التاجية هي إجراء تصوير جراحي يسمح لطبيبك بتقييم وظائف قلبك. يقوم الطبيب بإدخال أنبوب رفيع ومرن يسمى القسطرة (catheter) في وعاء دموي في ذراعك أو فخذك أو رقبتك ويوجهه إلى قلبك. من خلال القسطرة، يمكن لطبيبك حقن صبغة تباين تجعل القلب والأوعية الدموية مرئية على شاشة الأشعة السينية. بهذه الطريقة، يمكن لطبيبك أن يرى مدى جودة ضخ قلبك للدم، وكيفية عمل صمامات القلب، وما إذا كان هناك أي انسداد أو ضيق في الشرايين التاجية (الأوعية الدموية التي تزود عضلة القلب بالدم الغني بالأكسجين).
تُستخدم قسطرة القلب أيضًا لإجراء إجراءات أخرى لعلاج مشاكل القلب. على سبيل المثال، يمكن لطبيبك استخدام بالون أو دعامة لفتح الشريان المسدود، أو إصلاح أو استبدال الصمام التالف، أو إغلاق ثقب في جدار القلب، أو زرع جهاز لتنظيم ضربات القلب.
ما هي أنواع قسطرة القلب؟
يوجد نوعان رئيسيان من قسطرة القلب: التشخيصية والتداخلية.
1 -قسطرة القلب التشخيصية (Diagnostic cardiac catheterization): تُستخدم لمعرفة سبب مشكلة القلب لديك وتحديد الخيار العلاجي الأفضل لك. قد يقوم طبيبك بهذا الإجراء إذا كان لديك أعراض مثل ألم في الصدر، وضيق في التنفس، والدوخة، والإغماء، أو خفقان القلب. قد تحتاج أيضًا إلى هذا الإجراء إذا كانت لديك نتائج غير طبيعية من اختبارات أخرى، مثل مخطط كهربية القلب، أو مخطط صدى القلب، أو اختبار الإجهاد.
2 -قسطرة القلب التداخلية (Interventional cardiac catheterization): تستخدم لعلاج مشكلة القلب عن طريق تنفيذ إجراء محدد من خلال القسطرة. يقوم طبيبك بتنفيذ هذا الإجراء إذا كان لديك حالة مثل مرض الشريان التاجي، أو مرض صمام القلب، أو مرض القلب الخلقي، أو عدم انتظام ضربات القلب. بعض الأمثلة على الإجراءات التداخلية هي رأب الأوعية الدموية (باستخدام بالون لتوسيع الشريان الضيق)، والدعامات (وضع أنبوب شبكي معدني لإبقاء الشريان مفتوحًا)، ورأب الصمامات (باستخدام بالون لتوسيع الصمام الضيق)، واستبدال الصمام الأبهري عبر القسطرة (استبدال صمام مريض بصمام اصطناعي)، أو إغلاق عيب الحاجز الأذيني (إغلاق ثقب في الجدار بين الحجرتين العلويتين للقلب)، أو زرع جهاز تنظيم ضربات القلب (إدخال جهاز ينظم ضربات القلب).
ما الذي يمكن توقعه قبل إجراء قسطرة القلب؟
قبل الخضوع لقسطرة القلب، سيشرح لك طبيبك الإجراء ويسألك عن تاريخك الطبي، والأدوية، والحساسية، وأي أسئلة أو مخاوف قد تكون لديك. ستحتاج إلى التوقيع على نموذج موافقة يمنح الإذن بهذا الإجراء.
ستحتاج أيضًا إلى التحضير لهذا الإجراء باتباع بعض التعليمات من طبيبك. تشمل التعليمات ما يلي:
– التوقف عن الأكل والشرب قبل ست ساعات على الأقل من الإجراء.
– التوقف عن تناول بعض الأدوية التي قد تتداخل مع تخثر الدم أو صبغات التباين، مثل الأسبرين أو الوارفارين أو الميتفورمين.
– الترتيب مع شخص ما ليقودك إلى المنزل بعد العملية.
– إحضار ملابس مريحة وأغراض شخصية أثناء إقامتك في المستشفى.
ماذا يمكن توقعه أثناء قسطرة القلب؟
يتم إجراء قسطرة القلب عادة في غرفة خاصة تسمى معمل قسطرة القلب (مختبر القسطرة). يستغرق الإجراء عادةً من ساعة إلى ساعتين، ولكنه قد يستغرق وقتًا أطول اعتمادًا على نوع الإجراءات التي يتم إجراؤها وعددها.
خلال الإجراء:
– سوف تستلقي على طاولة يوجد فوقها كاميرا للأشعة السينية.
– سيتم توصيلك بأجهزة مراقبة تقوم بفحص ضغط الدم والنبض ومستوى الأكسجين وتخطيط القلب.
– سوف تتلقى خطًا وريديًا (IV) في ذراعك لتوصيل السوائل والأدوية.
– سوف تتلقى تخديرًا موضعيًا لتخدير المنطقة التي سيتم إدخال القسطرة فيها. قد تتلقى أيضًا التخدير لمساعدتك على الاسترخاء.
– سيقوم طبيبك بإجراء شق صغير في ذراعك، أو فخذك، أو رقبتك ويدخل غمدًا (أنبوبًا بلاستيكيًا قصيرًا) في الوعاء الدموي. سيقوم طبيبك بعد ذلك بإدخال القسطرة عبر الغمد وتوجيهها إلى قلبك باستخدام صور الأشعة السينية.
– سيقوم طبيبك بحقن صبغة التباين من خلال القسطرة والتقاط صور الأشعة السينية للقلب والأوعية الدموية. قد تشعر بإحساس دافئ أو طعم معدني في فمك عند حقن الصبغة.
– سيقوم طبيبك بتنفيذ أي إجراءات إضافية مطلوبة، مثل رأب الأوعية الدموية، أو الدعامات، أو رأب الصمامات، أو زرع جهاز تنظيم ضربات القلب.
– سيقوم طبيبك بإزالة القسطرة والغمد والضغط على موقع الإدخال لوقف أي نزيف. قد تتلقى أيضًا جهاز إغلاق (سدادة صغيرة أو غرزة) لإغلاق الأوعية الدموية.
– سيتم نقلك إلى غرفة الإنعاش أو غرفة المستشفى حيث ستتم مراقبتك لعدة ساعات أو طوال الليل.
ماذا سيحصل بعد قسطرة القلب؟
بعد إجراء قسطرة القلب، ستحتاج إلى الراحة والتعافي لبضع ساعات أو أيام، اعتمادًا على نوع وعدد الإجراءات التي يتم إجراؤها. قد تشعر ببعض الانزعاج الخفيف أو الكدمات أو التورم في موقع الإدخال. قد تشعر أيضًا بالتعب أو الألم لبضعة أيام.
سيعطيك طبيبك تعليمات محددة حول كيفية العناية بنفسك بعد العملية. قد تشمل هذه:
– حافظ على مكان الإدخال نظيفًا وجافًا.
– تجنب رفع الأشياء الثقيلة أو الأنشطة المجهدة لبضعة أيام.
– اشرب الكثير من السوائل لطرد صبغة التباين من جسمك.
– تناول الأدوية الخاصة بك على النحو الذي وصفه لك الطبيب.
– اتباع نظام غذائي وأسلوب حياة صحي للقلب.
– أبلغ طبيبك عن أي علامات عدوى أو نزيف أو ألم في الصدر أو ضيق في التنفس أو عدم انتظام ضربات القلب.
ستحتاج أيضًا إلى المتابعة مع طبيبك بانتظام للتحقق من وظائف قلبك ومراقبة تعافيك. قد يوصي طبيبك أيضًا بإعادة تأهيل القلب، وهو برنامج يساعدك على تحسين لياقتك البدنية وتقليل خطر الإصابة بمشاكل القلب في المستقبل.
ما هي مخاطر ومضاعفات قسطرة القلب؟
تعد قسطرة القلب إجراءً آمنًا نسبيًا، ومن النادر حدوث مضاعفات خطيرة. ومع ذلك، كما هو الحال مع أي إجراء يتعلق بالقلب والأوعية الدموية، هناك بعض المخاطر والمضاعفات المحتملة. قد تشمل ما يلي:
– رد فعل تحسسي تجاه الصبغة أو الأدوية.
– نزيف أو عدوى في مكان الإدخال.
– جلطات الدم التي يمكن أن تسبب سكتة دماغية أو نوبة قلبية.
– تلف الأوعية الدموية أو القلب أو الأعضاء الأخرى.
– عدم انتظام ضربات القلب.
– تلف الكلى.
– ضغط دم منخفض.
– التعرض للإشعاع.
قد تختلف المخاطر والمضاعفات اعتمادًا على عمرك وحالتك الصحية ونوع وعدد الإجراءات التي يتم إجراؤها وعوامل أخرى. سوف يناقش طبيبك فوائد ومخاطر قسطرة القلب معك قبل الإجراء ويتخذ خطوات لمنع أو علاج أي مضاعفات قد تحدث.
ما هي بعض البدائل لقسطرة القلب؟
قسطرة القلب ليست الطريقة الوحيدة لتشخيص أو علاج مشاكل القلب. اعتمادًا على حالتك وحالتك، قد يقترح طبيبك اختبارات أو علاجات أخرى أقل تدخلاً أو أكثر ملاءمة لك. بعض البدائل لقسطرة القلب هي:
– اختبارات التصوير غير الجراحية: مثل مخطط صدى القلب، أو التصوير المقطعي المحوسب (CT)، أو التصوير بالرنين المغناطيسي (MRI)، أو اختبار الإجهاد النووي، أو التصوير المقطعي بالإصدار البوزيتروني (PET). تستخدم هذه الاختبارات الموجات الصوتية أو الأشعة السينية أو المغناطيس أو موجات الراديو أو المواد المشعة لإنشاء صور للقلب والأوعية الدموية دون إدخال قسطرة في جسمك.
– الأدوية: مثل مضادات الصفيحات، مضادات التخثر، حاصرات بيتا، حاصرات قنوات الكالسيوم، النترات، مثبطات الإنزيم المحول للأنجيوتنسين (ACE)، حاصرات مستقبلات الأنجيوتنسين II (ARBs)، الستاتينات، أو مدرات البول. يمكن أن تساعد هذه الأدوية في خفض ضغط الدم أو الكوليسترول أو نسبة السكر في الدم أو مستويات السوائل. منع جلطات الدم. استرخاء الأوعية الدموية. تقليل آلام الصدر. أو تحسين وظيفة القلب.
– تغييرات نمط الحياة: مثل الإقلاع عن التدخين، وفقدان الوزن، وتناول نظام غذائي متوازن، وممارسة الرياضة بانتظام، وإدارة التوتر، والحد من تناول الكحول، والسيطرة على مرض السكري. يمكن أن تساعد هذه التغييرات في منع أو تأخير تطور أمراض القلب وتحسين صحتك العامة ورفاهيتك.
سيوصي طبيبك بالخيار الأفضل لك بناءً على الأعراض والتشخيص وعوامل الخطر والتفضيلات والأهداف.